小儿髋关节超声测量演示
小儿髋关节发育不良是比较常见的先天性畸形,好发于女孩,左侧多于右侧,临床体征主要有Allis征、臀纹不对称、肢体不等长等(图1、2)。(注:Allis征又称 Galeazzi征,患者仰卧,屈髋屈膝,两足平行置于床面,比较两膝高度。不等高为阳性,提示较低一侧股骨或胫骨短缩,或髋关节后脱位。)
进行超声扫查前不需进行特殊准备,婴幼儿一般在出生后6个月内接受检查,超过6个月需行X线检查,下面我们来看一下扫查方法及超声表现。
1.髋关节冠状切面(Graf检查法) 婴儿取侧卧位,待检测髋关节处于生理状态(轻微屈曲15°-20°)(图3)。探头置于髋关节外侧股骨大转子处,与身体长轴保持平行,声束垂直于骨盆矢状面,获得髋臼窝正中冠状切面(图4)。
2.Graf检查法测量:先在近端软骨膜移行为骨膜处做髂骨的切线为基线;然后以髋臼窝内髂骨支下缘与骨性髋臼顶的切线为骨顶线;确定骨缘转折点(骨性髋臼顶凹面向凸面移行处)和关节盂唇中心点,这两点相连形成软骨顶线。基线与骨顶线相交成a角,基线与软骨顶线相交成β角, a角主要衡量骨性髋臼发育的程度,α角度较小表明骨性髋臼较浅,β角代表软骨性髋臼的形态,由于髋臼软骨部分和软骨顶线个体差异很大,故β角测值较a角测值显示出更多的个体差异(图5、6、7)。
图7 β角的测量方法
2.髋关节屈曲横切面( Harcke检查法) 婴儿仰卧位或侧卧位,髋关节屈曲90°,探头位于后臀部,平行于股骨长轴,做髋关节横切面(声束与骨盆水平面平行),切面需清晰显示股骨干长轴、股骨头、髋臼及盂唇,正常图像显示股骨头与髋臼窝紧密接触。显示此图像后,在婴儿自然放松状态下,保持婴儿髋关节屈曲90°,轻柔的推压婴儿大腿,使髋关节内收(类似 Barlow试验动作)以评估髋关节稳定性;如果股骨头脱位,轻柔的推压婴儿大腿,使髋关节外展(类似 Ortolani试验动作)以评估股骨头可否复位(图8、9、10)。
图 10 正常髋关节(股骨头与髋臼窝紧密接触)
G:臀肌 H:未骨化的股骨头 ls:坐骨 L:盂唇 M:软骨一骨交
界 Tr:Y状软骨 Ac:软骨性髋臼 GT:股骨大转子
髋关节屈曲横切面扫査,可将髋关节描述为:
①髋关节稳定(股骨头与髋臼窝紧密接触);
②髋关节松弛(婴儿多小于4周,推压内收髖关节时,股骨头与髋臼窝之间可出现轻微分离);
③髋关节半脱位(股骨头与髋臼窝明显分离,但股骨头仍部分位于髋臼内);
④髋关节加压可脱位(推压内收髋关节时,股骨头可脱出髋臼外);
⑤髋关节脱位可复位(外展髋关节股骨头可复位至髋臼内);
⑥髋关节脱位不可复位(外展髋关节,股骨头不能复位至髋臼内)。

小儿髋关节发育不良是比较常见的先天性畸形,好发于女孩,左侧多于右侧,临床体征主要有Allis征、臀纹不对称、肢体不等长等(图1、2)。(注:Allis征又称 Galeazzi征,患者仰卧,屈髋屈膝,两足平行置于床面,比较两膝高度。不等高为阳性,提示较低一侧股骨或胫骨短缩,或髋关节后脱位。)
进行超声扫查前不需进行特殊准备,婴幼儿一般在出生后6个月内接受检查,超过6个月需行X线检查,下面我们来看一下扫查方法及超声表现。
1.髋关节冠状切面(Graf检查法) 婴儿取侧卧位,待检测髋关节处于生理状态(轻微屈曲15°-20°)(图3)。探头置于髋关节外侧股骨大转子处,与身体长轴保持平行,声束垂直于骨盆矢状面,获得髋臼窝正中冠状切面(图4)。
2.Graf检查法测量:先在近端软骨膜移行为骨膜处做髂骨的切线为基线;然后以髋臼窝内髂骨支下缘与骨性髋臼顶的切线为骨顶线;确定骨缘转折点(骨性髋臼顶凹面向凸面移行处)和关节盂唇中心点,这两点相连形成软骨顶线。基线与骨顶线相交成a角,基线与软骨顶线相交成β角, a角主要衡量骨性髋臼发育的程度,α角度较小表明骨性髋臼较浅,β角代表软骨性髋臼的形态,由于髋臼软骨部分和软骨顶线个体差异很大,故β角测值较a角测值显示出更多的个体差异(图5、6、7)。
图5 髋关节解剖结构
2.髋关节屈曲横切面( Harcke检查法) 婴儿仰卧位或侧卧位,髋关节屈曲90°,探头位于后臀部,平行于股骨长轴,做髋关节横切面(声束与骨盆水平面平行),切面需清晰显示股骨干长轴、股骨头、髋臼及盂唇,正常图像显示股骨头与髋臼窝紧密接触。显示此图像后,在婴儿自然放松状态下,保持婴儿髋关节屈曲90°,轻柔的推压婴儿大腿,使髋关节内收(类似 Barlow试验动作)以评估髋关节稳定性;如果股骨头脱位,轻柔的推压婴儿大腿,使髋关节外展(类似 Ortolani试验动作)以评估股骨头可否复位(图8、9、10)。
图 10 正常髋关节(股骨头与髋臼窝紧密接触)
G:臀肌 H:未骨化的股骨头 ls:坐骨 L:盂唇 M:软骨一骨交
界 Tr:Y状软骨 Ac:软骨性髋臼 GT:股骨大转子
髋关节屈曲横切面扫査,可将髋关节描述为:
①髋关节稳定(股骨头与髋臼窝紧密接触);
②髋关节松弛(婴儿多小于4周,推压内收髖关节时,股骨头与髋臼窝之间可出现轻微分离);
③髋关节半脱位(股骨头与髋臼窝明显分离,但股骨头仍部分位于髋臼内);
④髋关节加压可脱位(推压内收髋关节时,股骨头可脱出髋臼外);
⑤髋关节脱位可复位(外展髋关节股骨头可复位至髋臼内);
⑥髋关节脱位不可复位(外展髋关节,股骨头不能复位至髋臼内)。
概述
髋臼角是在小儿双侧髋关节正位X线片上,先在髋臼上缘作切线,再通过“Y”形软骨作水平线,两线的夹角为髋臼角,具有诊断价值。
测量方法
儿童髋关节的发育状况常用髋臼角来测定。通过双侧髋臼软骨(亦称Y形软骨)中心点连一直线并加以延长,称Y线。从Y形软骨中心点向髋臼外上缘作连线,称C线。C线与Y线的夹角即为髋臼角或称髋臼指数。正常新生儿为30°-40°,1岁儿童为23°-28°,3岁儿童为20°-25°。大于此范围者表示可能存在髋臼发育不全。
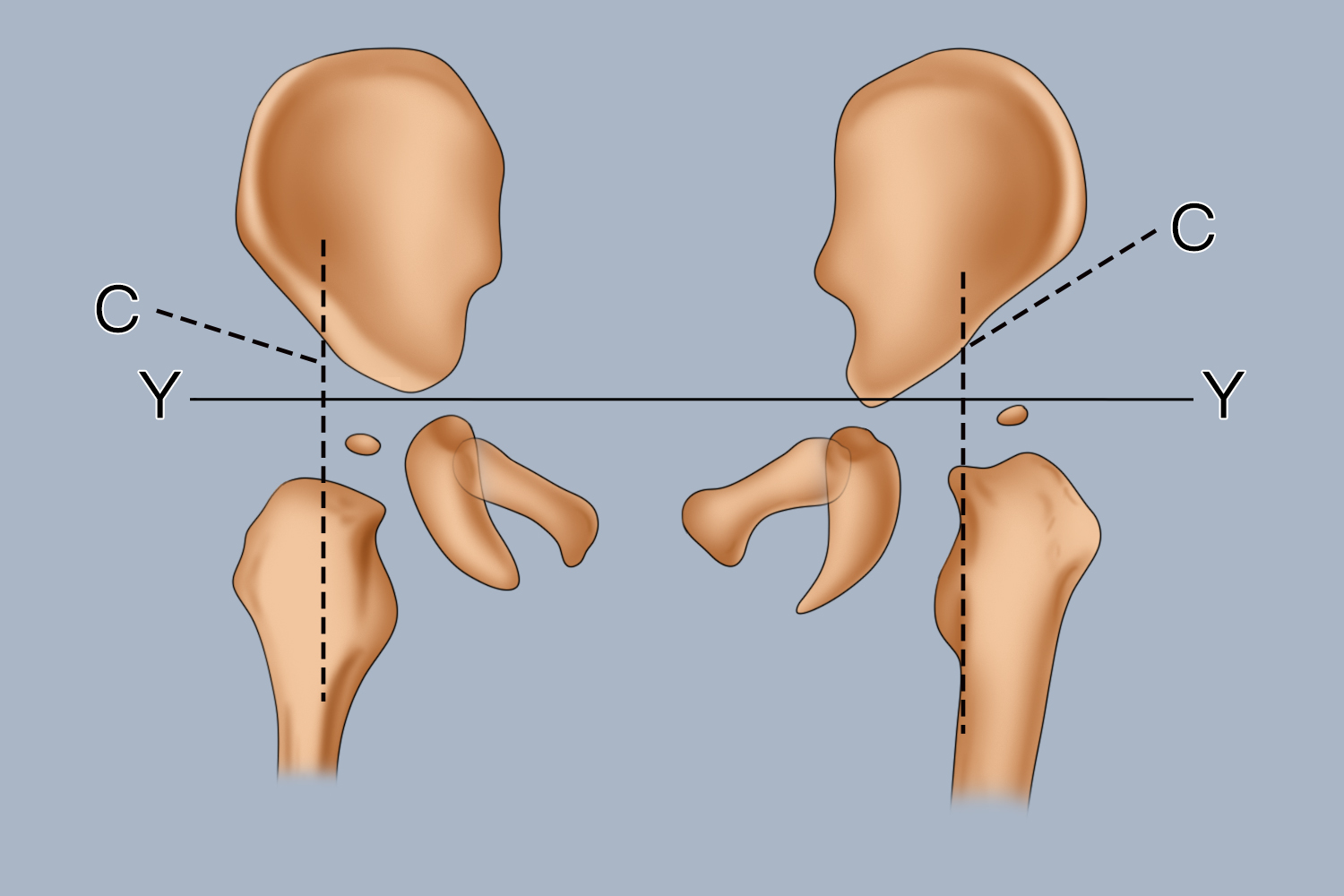 儿童髋臼角测量图
儿童髋臼角测量图诊断价值
当儿童存在髋关节囊积液时,积液主要沉积在髋关节后下方,股骨头被推向前上方,进而髋臼角变小。股骨头有无菌坏死时,股骨头塌陷、变小,髋臼前缘推力减少,髋臼角变小。髋关节存在疾病时,髋臼角变小,平均约48.7°。因此,当儿童的髋臼角<50°,特别是两侧髋臼角不相等时,应该注意髋关节是否患病。
[1]韩萍,于春水.医学影像诊断学.第4版[M].北京.人民卫生出版社.2017.655
[2]陈烟辉,吴清木,黄莹,梁礼平,黄艺峰,杨毅,陈金勇.CT测量髋臼角及头髋距变化对髋关节疾病的诊断价值[J].中国医学影像学杂志,2010,18(02):130-131.
背景:
发育性髋关节发育不良(DDH)在小儿骨骼系统疾病中较常见。由于髋关节先天发育缺陷,导致髋臼和股骨头应力异常,若没有及时发现或得到恰当的治疗,易出现关节软骨退行性变、股骨头脱位,晚期甚至可发展为骨关节炎以及股骨头坏死等。因而小儿髋关节发育不良的早期发现与治疗尤为重要。近年髋关节超声检查的广泛应用,使DDH的定义涵盖了更大的范围:未成熟的髋关节、轻度髋臼发育不良的髋关节、不稳定(可脱位或可半脱位)的髋关节、半脱位的髋关节和完全脱位的髋关节。
临床表现:
因患儿年龄、脱位程度、单侧或双侧发病等不同,临床表现可有不同,主要表现如下:
小于3个月的新生儿及婴儿:
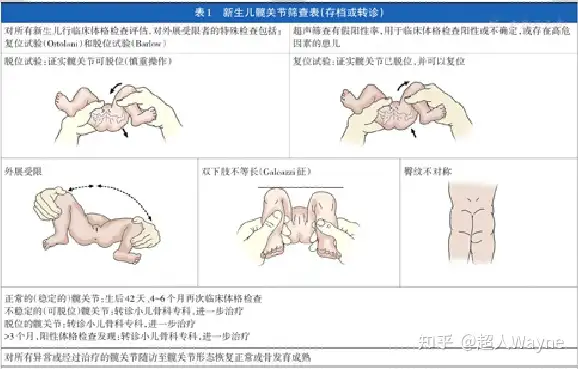
最简单和基本的手法是屈髋外展活动。通过屈髋外展可以初步筛查出脱位并可复位(Ortolani阳性)和怀疑脱位不可复位(外展受限、Ortolani阴性)的患儿,并提示进一步超声检查。
1.Ortolani试验(复位试验):
婴儿平卧,检查者的示指和中指置于婴儿大转子外侧,拇指置于大腿内侧。屈髋90°,旋转中立位。轻柔地外展髋关节,同时示中指推动大转子向上方抬起,如果感受到复位弹响即为阳性。用于证实已经脱位并可复位的髋关节([19])。
2.Barlow试验(应力-脱位试验):
婴儿平卧,检查者双手置于婴儿双膝。屈髋90°位,逐渐内收大腿,与此同时拇指在大腿内侧施加向后和向外的应力。如果感受到股骨头从髋臼后缘弹出的弹响并在放松应力下迅速复位,即为阳性,说明髋关节不稳定。用于证实可以脱位的病例([20])。超过10周的婴儿很少能再引出。
Ortolani和Barlow试验应在患儿安静放松时轻柔操作。由于DDH的病理改变程度不同,这两项体格检查不能发现双侧脱位无法复位的病例和髋关节尚稳定的髋臼发育不良病例([21])。
(二)大于3个月的婴儿:
随脱位程度增加和继发病理改变,阳性体征包括髋关节外展受限([22])、双下肢不等长([23])及臀纹不对称([12])。
(三)已学步行走的婴幼儿:
出现跛行(单侧脱位)或摇摆步态(双侧脱位),可有腰前凸增加(双侧脱位)、Trendelenburg征(单腿直立试验)阳性等。
超声检查的重要意义:
股骨头出现骨化中心之前(男孩5-7个月,女孩3-5个月)X-ray检查意义不大,6个月以内婴儿主要依靠超声检查,股骨头骨化时,可靠性低于X-ray检查。
超声检查的优点非常明显:①特异性和敏感性高,均大于90%,假阴性少;②对脱位、半脱位和髋臼发育不良都可以诊断;③可对DDH的治疗进行动态观察;④没有放射损害。
在美国医生都会建议新生儿3-4周之后行常规超声检查(因生理性松弛不建议3-4周以下婴儿行超声检查)。主要的缺点诊断结果差异比较大,对检查者手法要求很高。
超声检查方法:
Graf法
国际公认的髋关节超声检查的Graf法是以它的创立者奥地利小儿骨科医生Reinhard Graf教授的名字命名的。
Graf方法是通过测量α角和β角,它们分别评价骨性髋臼 和软骨性髋臼覆盖股骨头的程度。
切面识别
首先确定基线(平直的髂骨外缘)和骨顶线(髋臼底的髂骨支下缘与骨性髋臼顶的切线);再确定软骨顶线,由骨缘转折点(骨性髋臼顶由凹变凸的点)和关节盂唇中心点相连形成。基线与骨顶线相交成α角,代表骨性髋臼发育的程度;基线与软骨顶线相交成β角,代表软骨性髋臼的形态。基线、骨顶线及软骨顶线三者很少相交于同一点,仅出现在骨性髋臼缘锐利的GrafⅠ型髋关节。
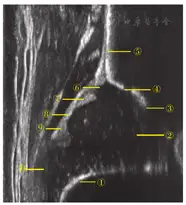
标准冠状切面应见如下解剖结构:①软骨-骨交界,②股骨头,③髂骨支下缘,④骨缘转折点(臼顶由凹变凸的点),⑤平直髂骨外缘,⑥软骨性髋臼顶,⑦盂唇,⑧关节囊,⑨滑膜皱襞,⑩股骨大转子
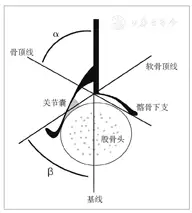
α角和β角的测量:基线与骨顶线相交成α角,代表骨性髋臼发育程度,基线与软骨顶线相交成β角,代表软骨性髋臼形态
内容来源:发育性髋关节发育不良临床诊疗指南(0~2岁)
- 中华医学会小儿外科分会骨科学组
- 中华医学会骨科学分会小儿创伤矫形学组










